Lékařská genetika
Genetické poradenství je obor lékařské genetiky, který využívá genetických zákonitostí a metod ke konkrétnímu řešení problematiky výskytu dědičných chorob, jejich přenosu a jejich prevenci. Na základě studia tzv. genetické anamnézy, znalosti dané choroby a její dědičnosti umožňuje stanovit riziko přenosu na potomka. V kombinaci s prenatální diagnostikou tj. vyšetřením plodu ještě před narozením, např. amniocentézou nebo vyšetřením choriových klků je možné zachytit příslušné dědičné onemocnění v časných stadiích těhotenství.
Součástí jsou také konzultace a vyšetření se stanovením rizika vlivu některých vnějších (negativní účinek léků, zevního prostředí, pracovních podmínek,…) a nebo vnitřních vlivů (např. různé choroby matky) na vývoj plodu.
V neposlední řadě provádíme genetická vyšetření neplodných manželských párů v rámci léčby neplodnosti nebo stavů opakovaného potrácení.
Nejčastější důvody ke genetickému vyšetření:
- výskyt dědičného onemocnění nebo vrozené vady v rodině
- předcházející porod dítěte s vrozenou vadou nebo porod mrtvého plodu
- neplodnost nebo opakované potrácení
- těhotenství matek starších jak 35 let nebo věk budoucích otců nad 45 let
- těhotenství s pozitivním genetickým screeningem
- těhotenství vystavená vlivu léků, záření, infekčních chorob, ...
- příbuzenské sňatky
Prvotrimestrální diagnostika chromozomálních vad
by Kypros Nicolaides, Rosalinde Snijders

V roce 1866Langdon Down rozpoznal, že charakteristickými rysy pro pacienty s trizomií 21 je plochý obličej s malým nosem a současně nedostatečná kožní elasticita, budící dojem, že je kůže pro tělo příliš velká. V devadesátých letech minulého století bylo zjištěno, že přebytek kůže u jedinců s Downovým syndromem může být zobrazen ultrasonograficky jako ztluštění prosáknutí záhlaví ve 3. měsíci intrauterinního života. Rozšíření prosáknutí záhlaví u plodu v 11. – 14. týdnu může být v rámci vyšetřování zkombinováno s mateřským věkem k zefektivnění metody screeningu trizomie 21. chromozomu; při 5 % zastoupení invazivních testů může být diagnostikováno 75 % trizomických těhotenství. Jestliže vezmeme v úvahu také volnou - podjednotku lidského choriového gonadotropinu (free ß HCG) a těhotenský placentární protein A (PAPP-A) v mateřském séru v období 11. – 14. týdne těhotenství, záchyt chromozomálních aberací je kolem 85–90 %.
V roce 2001 bylo objeveno, že u 60–70 % plodů s trizomií  21 není v období 11. – 14. týdne na ultrazvuku viditelná nosní kůstka a její vyšetření může zvýšit záchyt při prvotrimestrální sonografii v kombinaci s biochemií mateřského séra na více než 95%. Současně při posuzování trizomie 21 může zvýšené prosáknutí záhlaví pomoci identifikovat velkou část dalších chromozomálních aberací a je asociováno s většími defekty srdce a velkých arterií a širokým spektrem skeletálních dysplazií a genetických syndromů.
21 není v období 11. – 14. týdne na ultrazvuku viditelná nosní kůstka a její vyšetření může zvýšit záchyt při prvotrimestrální sonografii v kombinaci s biochemií mateřského séra na více než 95%. Současně při posuzování trizomie 21 může zvýšené prosáknutí záhlaví pomoci identifikovat velkou část dalších chromozomálních aberací a je asociováno s většími defekty srdce a velkých arterií a širokým spektrem skeletálních dysplazií a genetických syndromů.
Další výhoda UZ vyšetření v 11. – 14. týdnu zahrnuje potvrzení životaschopnosti plodu, přesné datování délky těhotenství, časnou diagnostiku velkých fetálních defektů a zjištění vícečetných těhotenství. Časné UZ vyšetření může též validně identifikovat chorionicitu (placentaci), která je hlavní determinantou výsledku vícečetného těhotenství (rozlišení jednovaječných a dvou nebo vícevaječných těhotenství).
Jako při zavedení každé nové technologie do rutinní klinické praxe je zásadním požadavkem, aby ti, kteří provádějí ultrazvuková vyšetření v 11. – 14. týdnu těhotenství byli přiměřeně proškoleni a jejich výsledky podléhaly přísnému auditu. The Fetal Medicine Foundation zajišťuje proces proškolování a certifikace s cílem pomoci zajistit vysoký standard ultrazvukových vyšetření na mezinárodní úrovni. Tzv. „Certificate of Competence in the 11. – 14. weeks scan“ je udělován těm sonografistům, kteří jsou schopni provádět tato vyšetření s odpovídající kvalitou a prokáží dobré znalosti diagnostických znaků a řešení patologických stavů zjištěných touto metodou.
Prvotrimestrální screening chromozomálních aberací
Již od září 2009 provádíme nepřetržitě tzv. kombinovaný prvotrimestrální
screening DOWNOVA SYNDROMU.
Screening je podložen certifikátem, který jsem získal ve Fetal Medicine Foundation (FMF) London u prof. Kyprose Nicolaidese po ukončení teoretické a praktické časti kurzu. Kvalita screeningu je garantována certifikátem a jeho auditováním v pravidelných ročních intervalech.
Kombinovaný screening sestává ze 2 částí, biochemické (stanovení free ß HCG a PAPP-A) a ultrazvukové ( CRL, NT, FHR a další markery). Výsledky biochemického a UZ screeningu následně vyhodnocuji speciálním softwarem, jehož licenci jsem obdržel při certifikaci. Na základě tohoto hodnocení stanovím individuální riziko výskytu aneuploidie (např. Downova syndromu).
Ženy s nízkým rizikem (méně než 1:1000) pouštím dál a doporučuji jim genetický UZ, který dělám ve 20. - 22. tý. gravidity. Ženy s vysokým rizikem výskytu trizomie (riziko vyšší než 1:100) informuji a doporučuji jim ke zvážení transabdominální odběr choriových klků (CVS). Pokud žena souhlasí, odběr provedu ihned. Získaný materiál je zpracováván v akreditované genetické laboratoři GENNET. Výsledek mám většinou druhý den. Pacientku telefonicky informujeme o výsledku genetického vyšetření a v případě potvrzení chromozomální aberace dávám na zvážení možnost ukončení gravidity. Pokud pacientka souhlasí, resp. požádá o ukončení, tento zákrok provedeme obvyklým způsobem. Na tomto místě chci zdůraznit rychlost, šetrnost a mnohem menší psychickou zátěž pacientek v porovnání s čekáním na výsledek a eventuálním ukončováním vyššího stupně gravidity při druhotrimestrálním screeningu v 16. týdnu těhotenství.
provedeme obvyklým způsobem. Na tomto místě chci zdůraznit rychlost, šetrnost a mnohem menší psychickou zátěž pacientek v porovnání s čekáním na výsledek a eventuálním ukončováním vyššího stupně gravidity při druhotrimestrálním screeningu v 16. týdnu těhotenství.
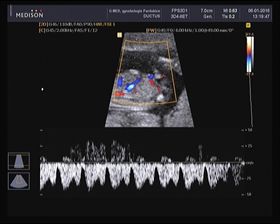
U žen s rizikem středním (tj. rozmezí rizika od 1:999 do 1:100) získávám další UZ markery trizomie. Standardně provádím identifikaci nosních kůstek (NB, chybění kůstky je hodnoceno jako pozitivní nález), průtok trikuspidální chlopní (jako pozitivní hodnotím regurgitaci na některém z cípů chlopně) a průtok ductus venosus Arantii (pozitivní je průkaz regurgitace). Pokud je nález pozitivní alespoň u jednoho z těchto markerů, další postup je stejný jako u žen s vysokým rizikem. Při negativitě postupuji stejně, jako u žen s nízkým rizikem a další vyšetření (UZ) dělám až ve 20. tý. gravidity.